弁膜疾患の非薬物治療に関するガイドライン(2012年改訂版)
Guidelines for Surgical and Interventional Treatment of Valvular Haert Disease( JCS 2012)
年齢(歳)
無症状期
(狭窄の進行,
心筋の過負荷)
重症な自覚症状
の出現
狭心症
失神
心不全
平均生存期間(年)
平均死亡年齢
(♂)生存率(%
無症状期
(狭窄の進行,
心筋の過負荷)
重症な自覚症状
の出現
狭心症
失神
心不全
平均生存期間(年)
平均死亡年齢
(♂)生存率(%
軽度中等度高度
連続波ドプラ法による最
高血流速度(m/s) <3.0 3.0~4.0 ≧4.0
簡易ベルヌイ式による収
縮期平均圧較差(mmHg) <25 25~40 ≧40
弁口面積(cm2) >1.5 1.0~1.5 ≦1.0
弁口面積係数(cm2/m2) - - <0.6
連続波ドプラ法による最
高血流速度(m/s) <3.0 3.0~4.0 ≧4.0
簡易ベルヌイ式による収
縮期平均圧較差(mmHg) <25 25~40 ≧40
弁口面積(cm2) >1.5 1.0~1.5 ≦1.0
弁口面積係数(cm2/m2) - - <0.6
クラスⅠ
1 心電図検査
2 胸部X線写真
心エコー・ドプラ法
クラスⅡa
1 心臓カテーテル検査(含 冠動脈造影)
クラスⅡb
1 経食道心エコー法
2 心プールシンチグラフィー,心電図同期SPECT
3 DSAによる左室造影
1 心電図検査
2 胸部X線写真
心エコー・ドプラ法
クラスⅡa
1 心臓カテーテル検査(含 冠動脈造影)
クラスⅡb
1 経食道心エコー法
2 心プールシンチグラフィー,心電図同期SPECT
3 DSAによる左室造影
①疾患および病態,予後の概略
1)疾患および病態
大動脈弁狭窄症(AS)は,大動脈弁の退行変性や先天性二尖大動脈弁,リウマチ・炎症性変化などによって大動脈弁の狭窄を生じる病態である.その結果,左室は慢性的に圧負荷を受け,求心性肥大を呈する.
2)原因
Mayo Clinicでの外科切除標本によるASの原因検索では,退行変性(老人性)が51%,石灰化した先天性二尖大動脈弁が36%,リウマチによると考えられる炎症性変化が9%であった179).より多くのAS患者を対象とした年齢別検討では,70歳以上では退行変性48%,二尖弁27%,炎症性23%に対して,70歳未満では二尖弁50%,炎症性25%,変性18%と,比較的若い年齢層で二尖弁の占める割合が高かった140).1965年と1985年の2 つの調査時期でASの原因の変化をみると二尖弁,炎症性が減少し,退行変性によるものが増加していた180).
3)予後180)
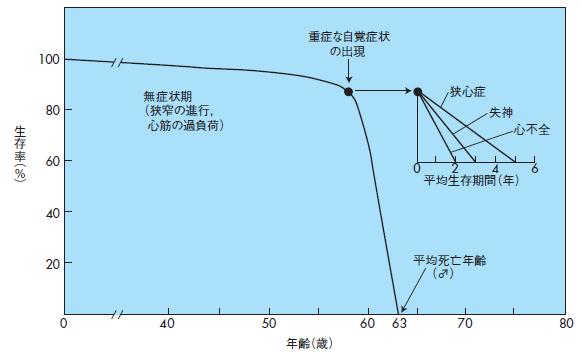
症状が出現してからの高度ASの予後は不良であり,狭心症が出現してからの平均余命は5 年,失神では3年,心不全では2年とされている181)(図5).死因として多い突然死は主としてこれらの症状のある患者に見られ,無症状の患者では年間約1%にすぎない182).したがって,これらの症状のある高度AS症例では,可及的早期に手術を行うというのが一般的である.また,無症状であっても血行動態的に高度AS(最高血流速度4.0m/s以上)では2年以内に心事故を発生することが多く183),注意深い経過観察を必要とするが,無症状である間は突然死の危険は高くないという182),183).無症状かつ軽度ないし中等度のASにおいては,手術自体のリスクと人工弁に起因する合併症の発症のバランスを考慮して通常は内科的に経過観察を行う.
②各診断法の意義と重要度
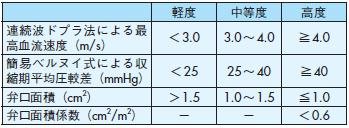
理学所見(遅脈や,頸部に放散する胸骨右縁第2 ~ 3肋間の粗い収縮期駆出性雑音),心電図の左室肥大などでASが疑われたときは,まず断層心エコー法により184),本症に特徴的な所見(エコー輝度の増強した大動脈弁,大動脈弁の開放の制限や収縮期のドーミング,左室の求心性肥大,上行大動脈基部の拡大post-stenotic dilatationなど)を検出する.次に,連続波ドプラ法で大動脈弁レベルでの最大圧較差を求めてASの重症度を診断する184).心エコー・ドプラ法からみた軽度,中等度,高度ASを弁口面積,弁口面積を体表面積で除した弁口面積係数,連続波ドプラによる最高流速,簡易ベルヌイ式による平均圧較差としてまとめると,表21のようになる1),184).
なお高度ASに関しては,我が国における研究報告がほとんど見当たらないため,本ガイドラインでも米国の基準(ACC/AHA)に従って弁口面積1.0 cm2以下,または弁口面積係数0.6 cm2/m2以下とした.一方,体格が小さい患者が多い我が国では1.0 cm2を下回る弁口面積を手術適応基準としている施設もあるのが現実である.またMayo Clinicのマニュアルでも弁口面積0.75 cm2以下を高度狭窄としている185).しかし,現状で体格が小さな場合に0.75 cm2以下を重症ASとする根拠はまだ乏しいことより,本ガイドラインではACC/AHAに準拠しながら,弁口面積とともに弁口面積係数を併記した.今後,日本人における高度狭窄の定義については科学的に検証する必要がある.
連続波ドプラ法による圧較差は血行動態の影響を受けるので圧較差による重症度評価に加えて,連続の式による弁口面積184)あるいは断層像上での弁口面積の計測も行うべきである.特に大動脈弁逆流や左室機能低下などがある場合には,圧較差は狭窄症の重症度を過小評価するので弁口面積計測が必須である.なお硬化の強い弁では経胸壁心エコー断層像上での弁口面積の計測は困難である.そのような場合には経食道心エコー法を用いた弁口面積の計測186)が有用なこともある.
軽度または中等度で無症状のASでは非侵襲的に連続波ドプラ法で経過観察を行う.すでにASによる症状が深い経過観察を必要とするが,無症状である間は突然死の危険は高くないという182),183).無症状かつ軽度ないし中等度のASにおいては,手術自体のリスクと人工弁に起因する合併症の発症のバランスを考慮して通常は内科的に経過観察を行う.すでにASによる症状がある場合には,連続波ドプラ法で高度ASと診断されれば冠動脈疾患の好発年齢である中年以降(40歳以上)の症例に対し手術前に冠動脈造影を行うだけで手術実施を検討187)してよい.一般にASの重症度は心エコー検査で十分評価可能であるので,術前にルーチンで心臓カテーテル検査による血行動態評価を行う必要はない.しかし理学所見や症状で示唆される重症度と心エコー法で評価された重症度が解離を示す場合には心臓カテーテル検査による血行動態評価が必要となる1)(表22).
低心拍出量で,大動脈弁の圧較差が小さい高度大動脈弁狭窄患者を,軽度あるいは中等度の大動脈弁狭窄患者と区別することは大変重要である.前者の患者では,高度狭窄で後負荷が高いため,左室駆出率が低下している.これらの患者の手術適応決定には,運動負荷やドブタミン薬剤負荷を行い,心拍出量を増加させて,圧較差や,弁口面積を決定する.ドブタミン負荷にて,1 回拍出量が20%以上増加しない患者での外科治療成績は不良であるが,内科的治療よりは予後はよい187)-189).
ACC/AHAガイドラインでは無症状のASに対して運動による症状発現の有無,運動に対する異常な血圧反応をみるために運動負荷試験を考慮してもよいとしており1),これらの症状を発現したものはそうでないものに比べ予後不良としている.なおASに対する運動負荷試験は経験のある医師立ち会いの下で血圧と心電図をモニターしながら注意深く行うべきである.
③外科治療の適応に関する判断のポイント
ASでは,狭心症,失神,あるいは心不全という臨床症状の出現した時点で手術の絶対適応と考えられる.通常,これらの症状が出現するまでには長い無症状の期間があるが,無症状のASにおいては突然死は稀であり,突然死の前にはしばしば狭心症などの症状が認められる182)という.無症状のASの生存率は健常群と差がなく,ASによる症状の出現は1年で14%,2年で38%であった182).したがって,無症状のASでの大動脈弁人工弁置換術(AVR)では開心術自体の危険率も考えるべきで,AVRの至適時期決定のためには,心エコー法による左室機能評価と連続波ドプラ法による注意深い観察を行う必要がある.圧較差が軽度であれば1 ~ 2年毎に,高度であれば症状の出現に注意しながら3 ~ 6か月おきに心エコー法と連続波ドプラ法による評価を行う.一方,ASによる症状が出現したときには,たとえ狭窄が中等度でもその時点で手術適応を考慮すべきである.日本人では,症状があるにもかかわらず,自ら運動制限をして全く症状がないとする患者がまま見受けられることより,注意深い問診が肝要である.
最近では,人口の高齢化に伴い70および80歳代のAS患者が増加しているが190),191),これら高齢者に対するAVRの手術適応は,患者の身体活動度,精神状態,および一般的な生活の質を含め,手術のリスクと術後の予後を考慮して決定する.患者の年齢と実際の身体状況が一致しないときには実際の年齢よりも身体状況を重視する.高齢者に対するAVRは手術手技,麻酔,心筋保護などの進歩により成績が向上してきているが,術前の左室機能低下例や,超高齢者,冠動脈バイパス術を併施する症例,NYHAIV度では手術死亡率が高い190).手術のリスクはJapanスコア(http://www. jacvsd. umin. jp/P8. html)や,STSスコア(www. sts. org)や,Euroスコア(www. euroscore. org)で求められ,手術死亡率が推定できる.80歳以上の手術拒否症例の1年生存率,2年生存率はそれぞれ52%,40%,手術例の1 年生存率,2 年生存率はそれぞれ87%,78%と報告されている192).
④まとめ
ASの治療における最重要ポイントは,「いつ外科的治療(手術)に踏み切るか」ということである.手術の目的は,(1)症状と運動制限の改善,(2)左室機能の保護,および(3)生命予後の改善である.これらの目的を達するためには,手術自体のリスクも踏まえて,患者の年齢や全身状態,内科的治療による場合の予後と外科的治療後の予後のバランスを十分に考慮したうえで手術適応を決めなければならない.
1)疾患および病態
大動脈弁狭窄症(AS)は,大動脈弁の退行変性や先天性二尖大動脈弁,リウマチ・炎症性変化などによって大動脈弁の狭窄を生じる病態である.その結果,左室は慢性的に圧負荷を受け,求心性肥大を呈する.
2)原因
Mayo Clinicでの外科切除標本によるASの原因検索では,退行変性(老人性)が51%,石灰化した先天性二尖大動脈弁が36%,リウマチによると考えられる炎症性変化が9%であった179).より多くのAS患者を対象とした年齢別検討では,70歳以上では退行変性48%,二尖弁27%,炎症性23%に対して,70歳未満では二尖弁50%,炎症性25%,変性18%と,比較的若い年齢層で二尖弁の占める割合が高かった140).1965年と1985年の2 つの調査時期でASの原因の変化をみると二尖弁,炎症性が減少し,退行変性によるものが増加していた180).
3)予後180)
症状が出現してからの高度ASの予後は不良であり,狭心症が出現してからの平均余命は5 年,失神では3年,心不全では2年とされている181)(図5).死因として多い突然死は主としてこれらの症状のある患者に見られ,無症状の患者では年間約1%にすぎない182).したがって,これらの症状のある高度AS症例では,可及的早期に手術を行うというのが一般的である.また,無症状であっても血行動態的に高度AS(最高血流速度4.0m/s以上)では2年以内に心事故を発生することが多く183),注意深い経過観察を必要とするが,無症状である間は突然死の危険は高くないという182),183).無症状かつ軽度ないし中等度のASにおいては,手術自体のリスクと人工弁に起因する合併症の発症のバランスを考慮して通常は内科的に経過観察を行う.
②各診断法の意義と重要度
理学所見(遅脈や,頸部に放散する胸骨右縁第2 ~ 3肋間の粗い収縮期駆出性雑音),心電図の左室肥大などでASが疑われたときは,まず断層心エコー法により184),本症に特徴的な所見(エコー輝度の増強した大動脈弁,大動脈弁の開放の制限や収縮期のドーミング,左室の求心性肥大,上行大動脈基部の拡大post-stenotic dilatationなど)を検出する.次に,連続波ドプラ法で大動脈弁レベルでの最大圧較差を求めてASの重症度を診断する184).心エコー・ドプラ法からみた軽度,中等度,高度ASを弁口面積,弁口面積を体表面積で除した弁口面積係数,連続波ドプラによる最高流速,簡易ベルヌイ式による平均圧較差としてまとめると,表21のようになる1),184).
なお高度ASに関しては,我が国における研究報告がほとんど見当たらないため,本ガイドラインでも米国の基準(ACC/AHA)に従って弁口面積1.0 cm2以下,または弁口面積係数0.6 cm2/m2以下とした.一方,体格が小さい患者が多い我が国では1.0 cm2を下回る弁口面積を手術適応基準としている施設もあるのが現実である.またMayo Clinicのマニュアルでも弁口面積0.75 cm2以下を高度狭窄としている185).しかし,現状で体格が小さな場合に0.75 cm2以下を重症ASとする根拠はまだ乏しいことより,本ガイドラインではACC/AHAに準拠しながら,弁口面積とともに弁口面積係数を併記した.今後,日本人における高度狭窄の定義については科学的に検証する必要がある.
連続波ドプラ法による圧較差は血行動態の影響を受けるので圧較差による重症度評価に加えて,連続の式による弁口面積184)あるいは断層像上での弁口面積の計測も行うべきである.特に大動脈弁逆流や左室機能低下などがある場合には,圧較差は狭窄症の重症度を過小評価するので弁口面積計測が必須である.なお硬化の強い弁では経胸壁心エコー断層像上での弁口面積の計測は困難である.そのような場合には経食道心エコー法を用いた弁口面積の計測186)が有用なこともある.
軽度または中等度で無症状のASでは非侵襲的に連続波ドプラ法で経過観察を行う.すでにASによる症状が深い経過観察を必要とするが,無症状である間は突然死の危険は高くないという182),183).無症状かつ軽度ないし中等度のASにおいては,手術自体のリスクと人工弁に起因する合併症の発症のバランスを考慮して通常は内科的に経過観察を行う.すでにASによる症状がある場合には,連続波ドプラ法で高度ASと診断されれば冠動脈疾患の好発年齢である中年以降(40歳以上)の症例に対し手術前に冠動脈造影を行うだけで手術実施を検討187)してよい.一般にASの重症度は心エコー検査で十分評価可能であるので,術前にルーチンで心臓カテーテル検査による血行動態評価を行う必要はない.しかし理学所見や症状で示唆される重症度と心エコー法で評価された重症度が解離を示す場合には心臓カテーテル検査による血行動態評価が必要となる1)(表22).
低心拍出量で,大動脈弁の圧較差が小さい高度大動脈弁狭窄患者を,軽度あるいは中等度の大動脈弁狭窄患者と区別することは大変重要である.前者の患者では,高度狭窄で後負荷が高いため,左室駆出率が低下している.これらの患者の手術適応決定には,運動負荷やドブタミン薬剤負荷を行い,心拍出量を増加させて,圧較差や,弁口面積を決定する.ドブタミン負荷にて,1 回拍出量が20%以上増加しない患者での外科治療成績は不良であるが,内科的治療よりは予後はよい187)-189).
ACC/AHAガイドラインでは無症状のASに対して運動による症状発現の有無,運動に対する異常な血圧反応をみるために運動負荷試験を考慮してもよいとしており1),これらの症状を発現したものはそうでないものに比べ予後不良としている.なおASに対する運動負荷試験は経験のある医師立ち会いの下で血圧と心電図をモニターしながら注意深く行うべきである.
③外科治療の適応に関する判断のポイント
ASでは,狭心症,失神,あるいは心不全という臨床症状の出現した時点で手術の絶対適応と考えられる.通常,これらの症状が出現するまでには長い無症状の期間があるが,無症状のASにおいては突然死は稀であり,突然死の前にはしばしば狭心症などの症状が認められる182)という.無症状のASの生存率は健常群と差がなく,ASによる症状の出現は1年で14%,2年で38%であった182).したがって,無症状のASでの大動脈弁人工弁置換術(AVR)では開心術自体の危険率も考えるべきで,AVRの至適時期決定のためには,心エコー法による左室機能評価と連続波ドプラ法による注意深い観察を行う必要がある.圧較差が軽度であれば1 ~ 2年毎に,高度であれば症状の出現に注意しながら3 ~ 6か月おきに心エコー法と連続波ドプラ法による評価を行う.一方,ASによる症状が出現したときには,たとえ狭窄が中等度でもその時点で手術適応を考慮すべきである.日本人では,症状があるにもかかわらず,自ら運動制限をして全く症状がないとする患者がまま見受けられることより,注意深い問診が肝要である.
最近では,人口の高齢化に伴い70および80歳代のAS患者が増加しているが190),191),これら高齢者に対するAVRの手術適応は,患者の身体活動度,精神状態,および一般的な生活の質を含め,手術のリスクと術後の予後を考慮して決定する.患者の年齢と実際の身体状況が一致しないときには実際の年齢よりも身体状況を重視する.高齢者に対するAVRは手術手技,麻酔,心筋保護などの進歩により成績が向上してきているが,術前の左室機能低下例や,超高齢者,冠動脈バイパス術を併施する症例,NYHAIV度では手術死亡率が高い190).手術のリスクはJapanスコア(http://www. jacvsd. umin. jp/P8. html)や,STSスコア(www. sts. org)や,Euroスコア(www. euroscore. org)で求められ,手術死亡率が推定できる.80歳以上の手術拒否症例の1年生存率,2年生存率はそれぞれ52%,40%,手術例の1 年生存率,2 年生存率はそれぞれ87%,78%と報告されている192).
④まとめ
ASの治療における最重要ポイントは,「いつ外科的治療(手術)に踏み切るか」ということである.手術の目的は,(1)症状と運動制限の改善,(2)左室機能の保護,および(3)生命予後の改善である.これらの目的を達するためには,手術自体のリスクも踏まえて,患者の年齢や全身状態,内科的治療による場合の予後と外科的治療後の予後のバランスを十分に考慮したうえで手術適応を決めなければならない.
1 大動脈弁狭窄症(AS)
図5 ASの自然歴181)
表21 大動脈弁狭窄症の重症度1)
表22 大動脈弁狭窄症の治療方針を判断する上での診断的手法の実施1)
Ⅱ 大動脈弁疾患 >
1 大動脈弁疾患における術前診断と評価 >
1 大動脈弁狭窄症(AS)